La Dermatite Atopica (DA) è una flogosi cutanea più o meno intensa, ad andamento cronico-recidivante che fa parte di un quadro più complesso ed articolato noto come atopia.
L’atopia è una condizione costituzionale, spesso famigliare, caratterizzata da un’iperreattività della cute e delle mucose (bronchiali, congiuntivali, enteriche), scatenata da fattori apparentemente normali.
Le manifestazioni cliniche dell’atopia sono rappresentate da asma, rinite allergica, congiuntivite e dermatite atopica.
La pelle del soggetto con DA è caratterizzata da cute secca, arrossata e pruriginosa con chiazze rosse e vescicole in varie parti del corpo. Il prurito può essere più o meno intenso con tendenza a peggiorare durante la notte.
Nei casi più gravi la dermatite diventa umida, essudante e poi si ricopre di croste.
Microbiota cutaneo
La pelle dei pazienti con DA presenta notevoli anomalie microbiotiche; S. aureus ad esempio si trova comunemente sulla loro pelle.
In generale la prevalenza delle varie specie all’interno del microbiota è diversa a seconda dei siti del corpo, ed è più pronunciata nei siti come la fossa poplitea (depressione nella parte posteriore dell’articolazione del ginocchio), la fossa antecubitale (depressione sulla superficie anteriore di l’articolazione del gomito) e nella cute infiammata, questa diversità microbica si riduce durante la riacutizzazione della DA.
La diversità del microbiota è diminuita nella pelle infiammata, favorendo la presenza di membri del genere Staphylococcus in particolare di S. aureus.
S. aureus esprime numerosi fattori di virulenza che hanno dimostrato un ruolo nella patogenesi delle infezioni sia superficiali che invasive; questi diversi fattori di virulenza contribuiscono alla patogenesi o alla esacerbazione della malattia attraverso meccanismi che agiscono sui cheratinociti e sulle cellule immunitarie.
Oltre al ruolo ben definito di S. aureus nella DA, altri organismi, tra cui i lieviti, hanno probabilmente ruoli sostanziali nella stimolazione dell’infiammazione cutanea.
La disseminazione cutanea del virus dell’herpes simplex (HSV), in particolare nei siti lesionati, si verifica in generale in meno del 3% dei pazienti con DA; tuttavia, come per le infezioni da S. aureus, la sua comparsa è maggiore nei pazienti con DA più grave.
Il soggetto con DA ha quindi una tipologia di organo pelle definibile anche come “pelle sensibile”.
Dallo studio strumentale dei parametri biofisici basali, la pelle sensibile, rispetto a quella normale, dimostra aumento di alcuni e diminuizioni di altri:
Valori superiori di TEWL, pH, colore, flusso microcircolatorio capillare che indicano propensione a disidratazione, arrossamento, fragilità capillare e minore difesa acida; valori inferiori di spessore epidermico, capacitanza, sebometria che corrispondono a maggiore possibilità di penetrazione transdermica, minore contenuto d’acqua dello strato corneo, minore secrezione sebacea.
Sedi, clinica e diagnosi
Non ci sono test diagnostici specifici per la DA.
La diagnosi del disturbo si basa su criteri che tengono conto della storia del paziente e delle manifestazioni cliniche.
La diagnosi richiede la presenza di una condizione cutanea pruriginosa e tre o più criteri minori, che variano a seconda dell’età del paziente.
Nei neonati, le superfici del cuoio capelluto, del viso, del collo, del tronco sono generalmente colpite.
I bambini hanno tipicamente coinvolgimento della superficie flessoria (pieghe del gomito e dietro il ginocchio), collo, polsi e caviglie.
Nell’adolescenza e nell’età adulta, la superficie flessoria, le mani e i piedi sono generalmente interessati.
Indipendentemente dall’età, il prurito in genere continua per tutto il giorno e peggiora durante la notte, portando alla perdita del sonno e a considerevoli menomazioni della qualità della vita.
A volte è difficile differenziare la DA da altre condizioni della pelle (es. dermatite seborroica, dermatite da contatto, psoriasi, scabbia); tuttavia, una storia familiare di atopia e la distribuzione delle lesioni sono utili in molti casi per la diagnosi.
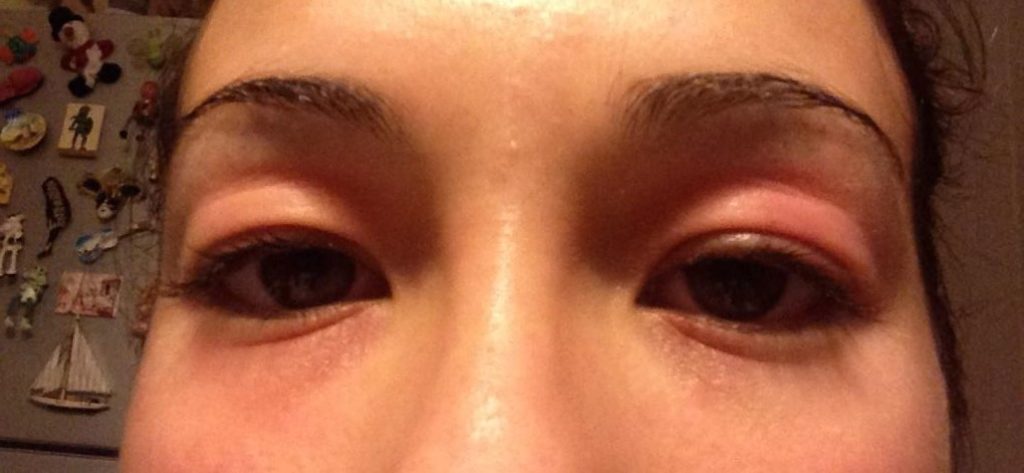
In sintesi, le sedi più colpite sono il volto intorno alla bocca, guance ed intorno agli occhi con interessamento delle palpebre .
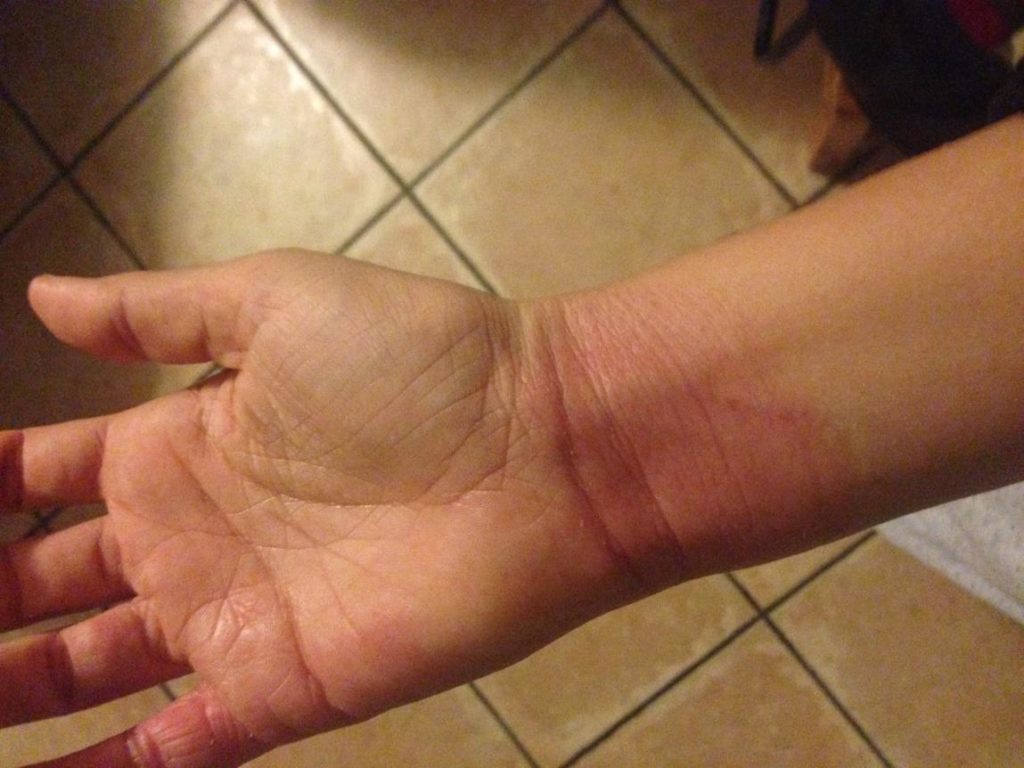
Nelle braccia la dermatite interessa soprattutto le pieghe del gomito, polso.

Alle gambe la si presenta soprattutto alla piega del ginocchio.
Colpisce spesso il collo sia nei bambini sia negli adulti, nei bambini spesso interessa anche tutto il tronco.
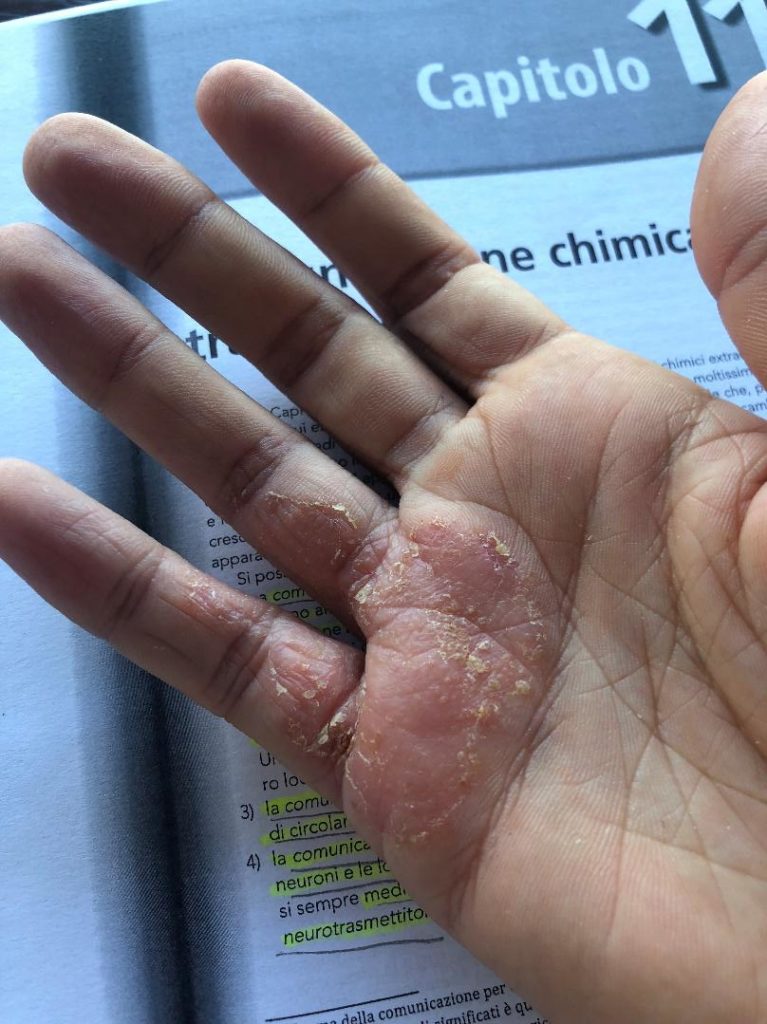
Ai piedi e alle mani interessa soprattutto la parte dorsale e meno di frequente quella del palmo.
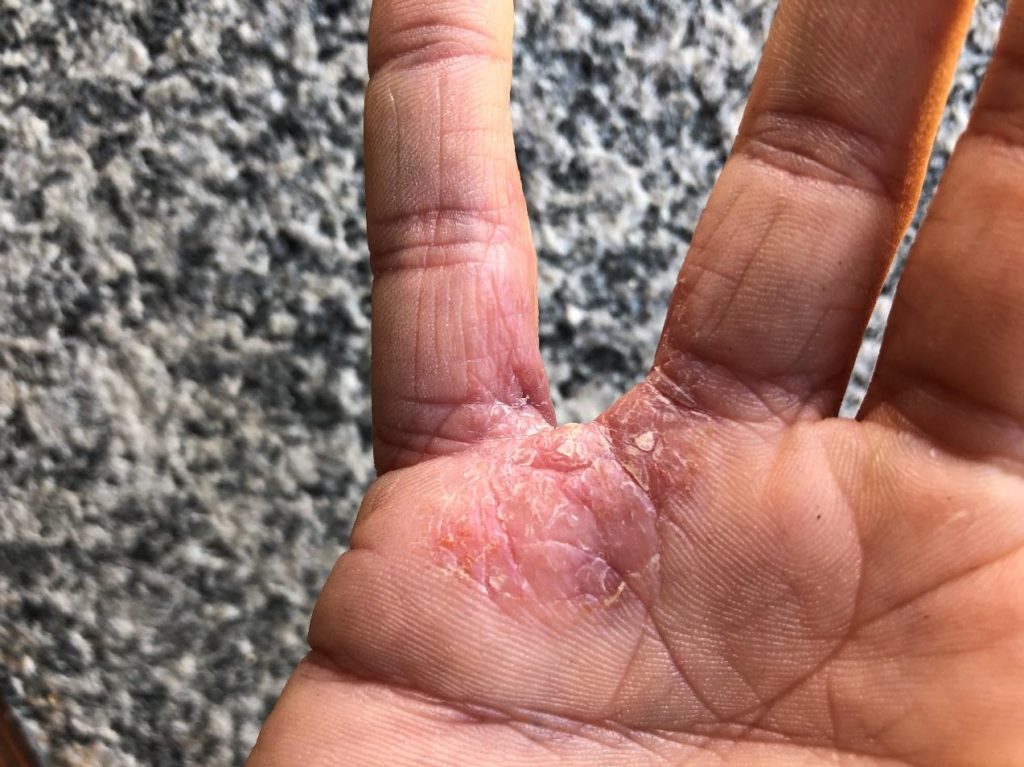
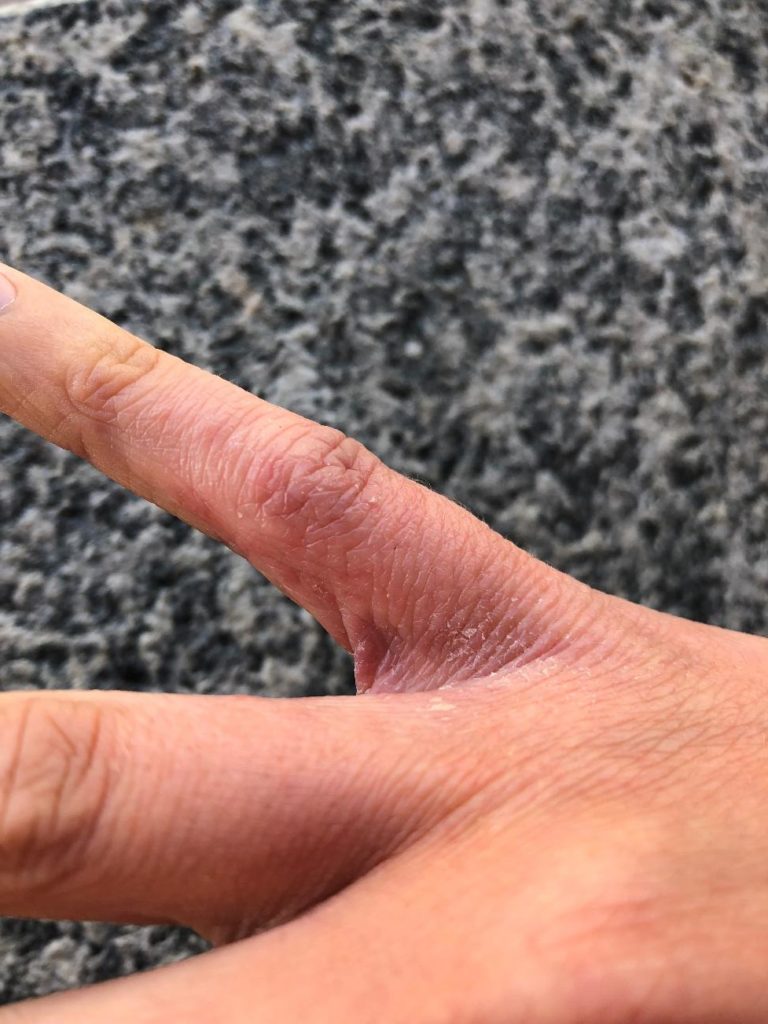

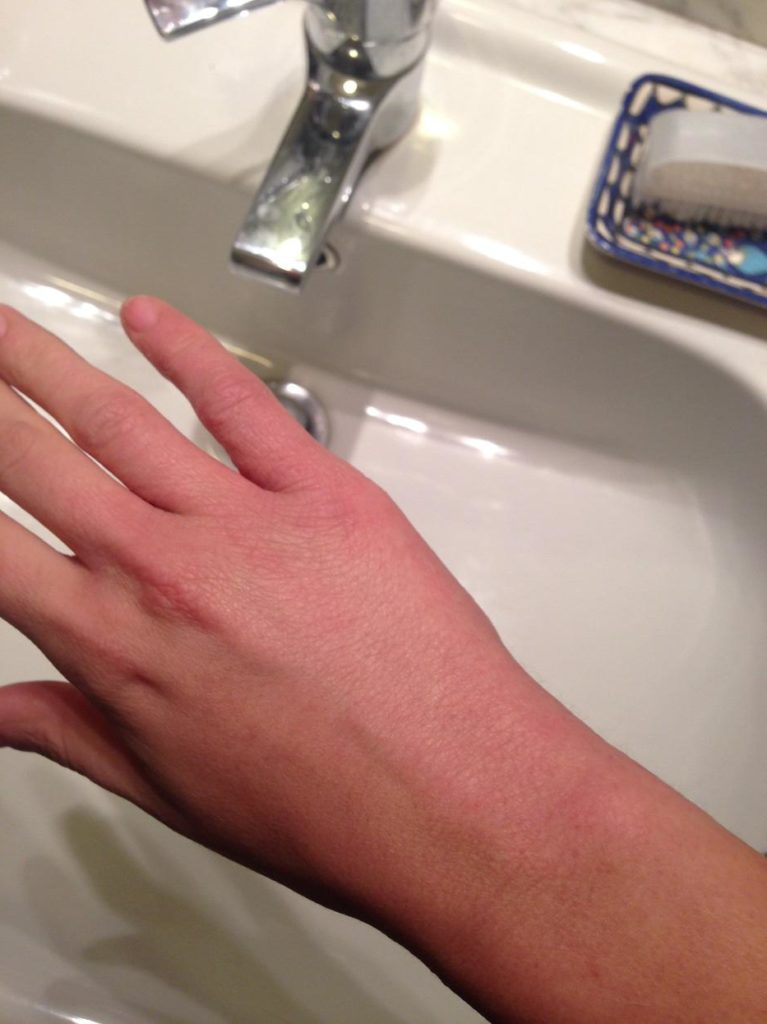
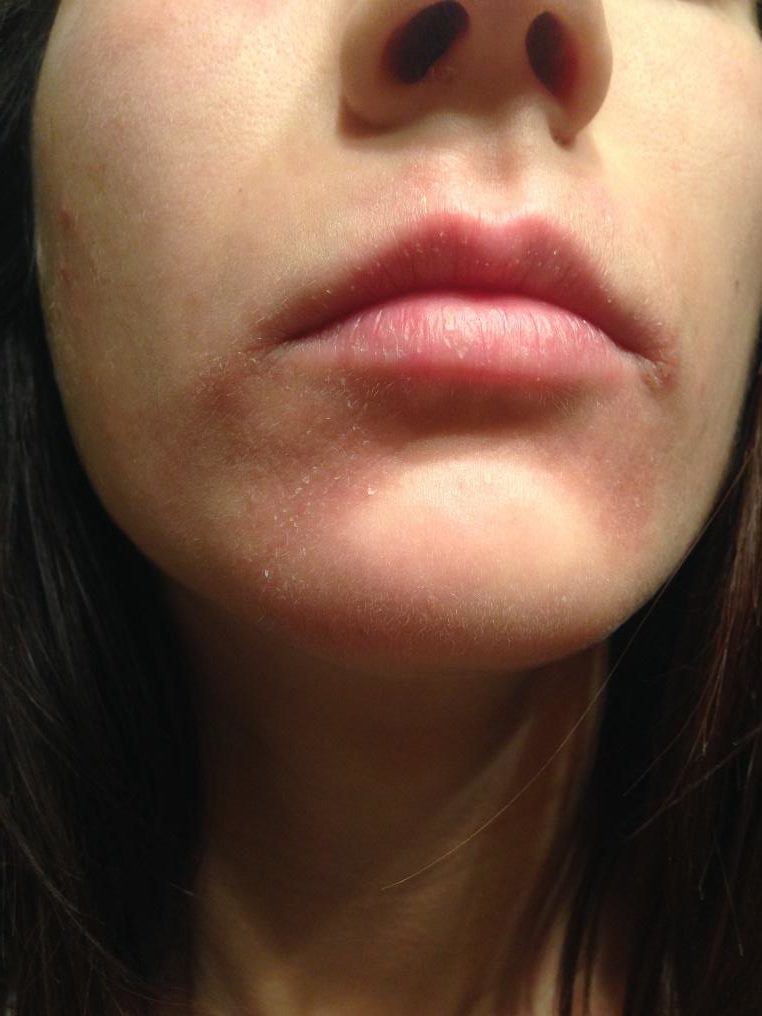
Anche le labbra sono interessate, con secchezza e fissurazioni.
(le fotografie sono manifestazioni sulla mia persona in seguito anche all'utilizzo di immunosopressore Tacrolimus)
Cause
Le cause della DA non sono note.
La predisposizione genetica, che induce un’alterata risposta immune, è la causa fondamentale alla quale si associano alterazioni della funzione di barriera cutanea dello strato corneo. Queste alterazioni contribuiscono a favorire la reazione infiammatoria sulla pelle.
In particolare, nello strato corneo, strato più superficiale della pelle, si è evidenziata una carenza di ceramidi, lipidi fondamentali per mantenere una corretta idratazione ed una funzione barriera ottimale.
Per questo motivo la pelle dei soggetti atopici è sempre più secca rispetto ai soggetti normali.
I soggetti affetti da DA hanno una funzione barriera della pelle difettosa per cui entrano in contatto con sostanze normalmente tenute all’esterno, si tratta di uno stato di iper-reattività cutanea a stimoli comuni con alto grado di familiarità.
Il cambiamento di stagione e lo stress psicofisico sono tra le cause di scatenamento e peggioramento.
Concause note sono: cambio di stagione, ambiente umido, mancanza di esposizione al sole, contatto con polveri ambientali, contatto con forfore animali, lavaggi troppo frequenti, affaticamento fisico, affaticamento psichico, stress emotivi, malattie intercorrenti, uso di farmaci ecc.
Filaggrina
Il più forte fattore di rischio genetico noto per la DA sono mutazioni nulle semi-dominanti nel gene FLG, che codifica per la proteina epidermica filaggrina, le quali portano a una riduzione dell’espressione della filaggrina.
La filaggrina è una proteina strutturale importante nello strato corneo, lo strato più esterno della pelle.
I monomeri di filaggrina in vitro aggregano e allineano i fasci di cheratina e si ritiene che contribuiscano alla resistenza meccanica e all’integrità dello strato corneo.
I prodotti di degradazione della filaggrina, insieme agli ioni cloruro e sodio, lattato e urea, formano un fattore idratante naturale, un rivestimento protettivo che ha un ruolo nell’idratazione epidermica e nella funzione barriera.
Le mutazioni di FLG causano principalmente ittiosi vulgaris, un disturbo di cornificazione dove la differenziazione dei cheratinociti anomali si traduce in pelle secca, squamosa ed ispessita.
Una maggiore permeabilità cutanea alle sostanze esogene è stata proposta come il meccanismo più plausibile che collega la carenza di filaggrina alla DA.
Valutazione dell’allergia
Una stretta relazione tra dermatite atopica e allergia alimentare, specialmente durante l’infanzia, è ben consolidata.
Negli studi clinici, circa il 35% dei bambini con DA da moderata a severa ha presentato allergie alimentari. In generale, più il paziente è giovane, più è probabile che specifici allergeni alimentari possano aggravare la malattia. Al contrario, le allergie alimentari sembrano avere un ruolo piccolo, se non nullo, nell’adulto (~ 10%).
Molti pazienti con DA, in particolare quelli con malattia grave, mostrano sensibilizzazione IgE-mediata ad allergeni comuni e nella prima infanzia, le risposte alle IgE sono di solito dirette contro gli allergeni alimentari.
La sensibilizzazione agli allergeni inalati si verifica per lo più dopo l’infanzia e può causare riacutizzazioni della DA. Le comorbidità più comuni sono la rinite allergica e l’asma.
La DA è anche associata a diverse condizioni non atopiche, in particolare a disturbi della salute mentale e altre malattie autoimmuni o immuno-mediate. Robusta evidenza mostra che i bambini e gli adolescenti con DA hanno un aumentato rischio di sviluppare disturbi mentali, in particolare disordine da deficit di attenzione, iperattività, depressione, ansia, disturbi della condotta e autismo; questa relazione è ulteriormente aggravata dal disturbo del sonno e dalla gravità della malattia.
I bambini con DA grave o ad esordio precoce ed a più lunga durata hanno un rischio molto più elevato di allergia alimentare. Gli allergeni più comuni sono l’arachide, l’uovo di gallina e il latte di mucca, ma altri allergeni stanno guadagnando importanza, incluso il sesamo.


tek part
Thanks for your whole work on this website. My niece takes pleasure in working on research and it is simple to grasp why. We all notice all relating to the powerful ways you render vital tips and tricks via your website and therefore welcome response from website visitors on this theme while our own simple princess is without question understanding so much. Take pleasure in the rest of the year. Your performing a very good job. Cherey Marlowe Leanna
turkce
thank you a lot this amazing site will be elegant and everyday Rycca Bevan Meredeth
turkce
Well I truly liked studying it. This information offered by you is very constructive for correct planning. Adore Benedetto Urbani
erotik
Hiya, I am really glad I have found this information. Today bloggers publish only about gossip and web stuff and this is really annoying. A good website with interesting content, this is what I need. Thanks for making this site, and I will be visiting again. Do you do newsletters by email? Millisent Ozzy Neil
zoritoler imol
It’s hard to find knowledgeable people on this topic, but you sound like you know what you’re talking about! Thanks